Neue Zürcher Zeitung D (internationale Ausgabe) (Tageszeitung) vom 05.11.2024, S. 24 (Tageszeitung / täglich außer Sonntag, Zürich)
| Rubrik im PS: | Naturwissenschaften / Medizin |
| Autor: | Eveline Geiser (Text) Und Joana KelÉN (Illustr Ation) |
| Auflage: | 8.858 |
| Reichweite: | 32.509 |
| Quellrubrik: | Forschung und Technik |
Kann ein Infekt Depressionen auslösen?
Die medikamentöse Behandlung einer schweren Depression läuf t heute auf Symptombekämpfung hinaus. Die Ursache des Leidens könnte auch eine unerkannte Entzündung sein.
250 Millionen Menschen leiden weltweit an einer Depression. Und schätzungsweise jeder Fünfte von ihnen hat auffallend viele sogenannte Entzündungsmarker im Blut. Weniger zwar als bei einem akuten Infekt, aber doch mehr als beim Durchschnitt der Gesunden. Könnte es also sein, dass bei diesen Patienten eine Entzündung die Ursache für die psychische Erkrankung ist? Diese Fragen stellt sich das Forschungsfeld der Immunopsychiatrie. Der Ansatz ist revolutionär.
Bis heute zielt die medikamentöse Behandlung von Depressionen nur auf die Linderung der Symptome. Denn die Ursache für diese liegt im Dunkeln, obwohl sich schon Generationen von Psychiatern, Psychologen und Biologen damit beschäftigt haben. Vieles spricht dafür, dass der neue Ansatz mindestens einem Teil der Patienten präziser helfen könnte.
Die besten Belege für einen möglichen Zusammenhang zwischen einer psychischen Erkrankung und einer vorangegangenen Infektion stammen aus Dänemark. Dort wird die Krankengeschichte jedes Patienten, der schon einmal im Spital war, zentral erfasst. Und es zeigt sich: Je schwerer eine Infektion mit einem Virus oder Bakterium verläuft, desto eher leidet dieser Mensch später an einer Depression. Ein Beispiel für einen viralen Infekt ist Sars-CoV-2. Wer deswegen hospitalisiert werden musste, litt später mehr als doppelt so häufig an einer psychischen Erkrankung als der Durchschnitt der Bevölkerung. "Je schwerer der Krankheitsverlauf, desto eher finden wir später eine psychische Erkrankung beim Patienten", sagt der Psychiater Michael Eriksen Benros, der an der Universität Kopenhagen forscht.
Um die Wirkung eines spezifischen Virus geht es den Immunopsychiatern aber nicht. Sie haben viele verschiedene Mikroben in Verdacht. Welche davon im Einzelfall eine Immunreaktion ausgelöst hat, ist im Nachhinein manchmal nicht festzustellen. Doch ein statistischer Zusammenhang ist allemal da. Besonders Patienten, die wegen eines Infekts der Atemwege – egal welcher Ursache – ins Spital mussten, hatten später ein erhöhtes Risiko, psychisch zu erkranken.
Junge besonders betroffen
Die Kindheit und Jugend scheint eine besonders heikle Lebensphase zu sein. Das geht aus der Analyse der Krankengeschichte von über einer Million jungen Menschen in Dänemark im Alter von 6 bis 23 Jahren hervor, die einmal in ihrer Kindheit wegen eines Infekts in Spitalpflege waren. Während durchschnittlich eines von 10 Kindern einmal an einer Angststörung leidet, waren es bei den hospitalisierten Kindern fast doppelt so viele, also 2 von 10 Kindern.
"Nicht jeder, der an einer Infektion erkrankt, wird auch psychisch krank", betont der Immunbiologe Harald Engler, der an der Universität Duisburg-Essen forscht. Denn eine Frage können diese Daten nicht beantworten: Was war zuerst, die Anfälligkeit für die Infektion oder diejenige für die psychische Krankheit? Oder gibt es gar eine dritte, möglicherweise genetische Veranlagung, die beides gleichermassen beeinflusst?
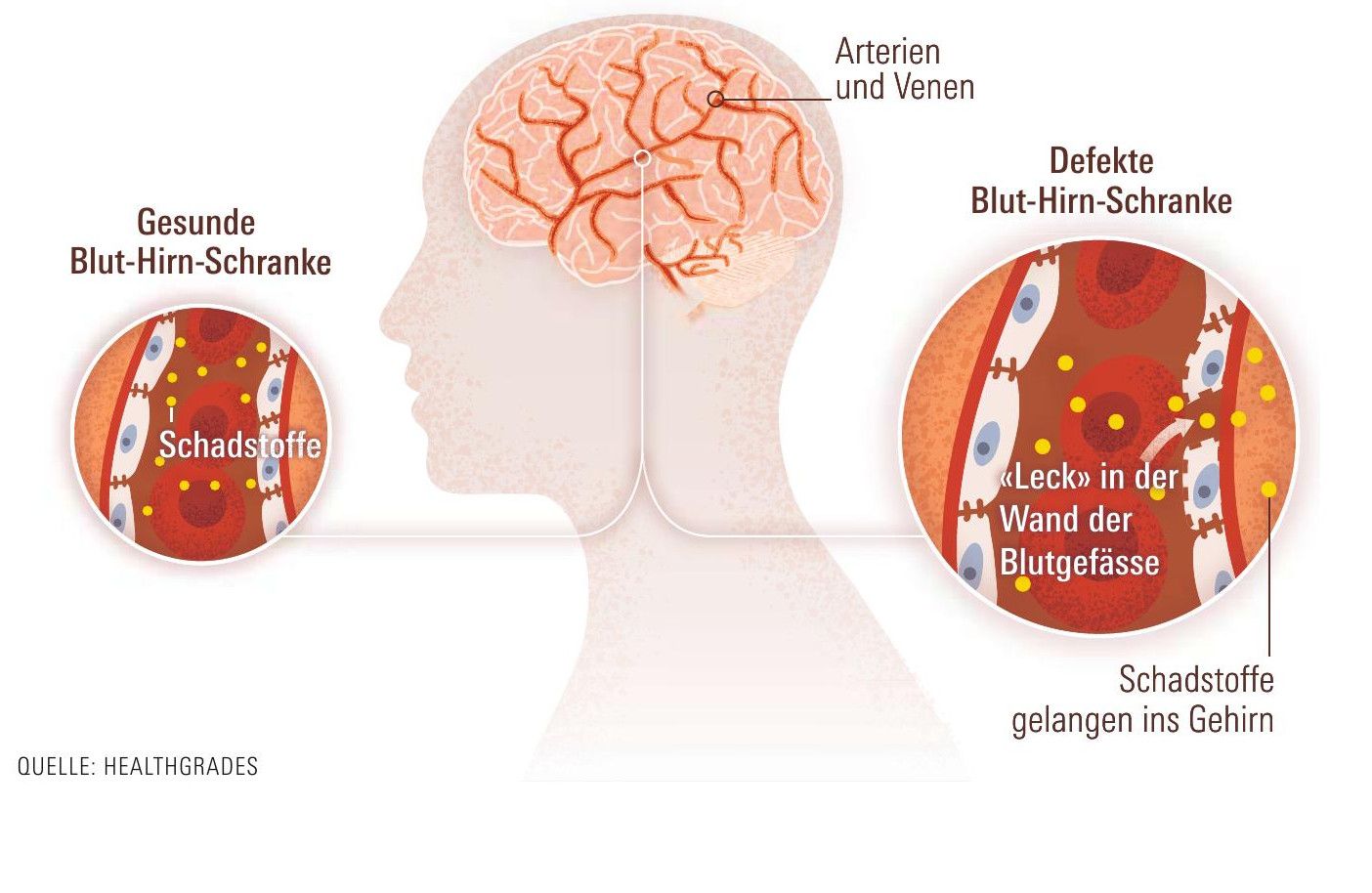
Aufwarten kann die Wissenschaft dafür mit Erklärungen, auf welchem Weg eine Infektion das Gehirn und damit die Psyche schädigen kann. Ein Mechanismus könnten Verletzungen der kleinen Blutgefässe im Gehirn sein. Solche "Lecks" in der sogenannten Blut-HirnSchranke führen dazu, dass Schadstoffe ins Hirn gelangen. Und manchmal greift das Immunsystem gar die eigenen Gehirnzellen an.
Der Ulmer Psychiater Karl Bechter ist einer der Vorreiter der Immunopsychiatrie. 2001 veröffentlichte er erstmals seine These, dass eine "milde Enzephalitis", also eine unterschwellige Entzündung im Gehirn, für psychiatrische Erkrankungen verantwortlich sein könnte. Eine Verletzung der Blut-Hirn-Schranke wäre die Bedingung dafür. "Hirnerschütterungen können die Venen und Arterien in der Nähe des Gehirns mechanisch schädigen", sagt Bechter. Aber auch Umweltgifte wie Aluminium oder Blei und eben eine Infektion können der Blut-Hirn-Schranke schaden. Bis zu 70 Prozent der Patienten mit schweren Depressionen könnten an einer milden oder sehr milden Entzündung des Zentralnervensystems, also des Gehirns leiden, sagt Bechter gegenüber der NZZ. Genauere Analysen der Hirnflüssigkeit könnten in Zukunft dabei helfen, diese Patienten zu identifizieren.
Ein anderer Mechanismus könnte direkt den Stoffwechsel der Patienten betreffen. Denn um gesund zu sein, braucht das Gehirn ausreichend Rohstoff, damit das Glückshormon Serotonin gebildet werden kann. Diesen Rohstoff, das Tryptophan, müssen wir mit der Nahrung, etwa mit Eiern, Nüssen oder Käse, zu uns nehmen. Kämpft der Körper aber mit einer Entzündung, so wird Tryptophan vermehrt von Enzymen im Magen-Darm-Trakt zersetzt. Und im Gehirn steht dann nicht genug zur Verfügung. Dieser biologische Mechanismus erklärt unser Verhalten, wenn wir etwa mit einer Erkältung kämpfen. Wir ziehen uns in unsere vier Wände zurück, schlafen viel, und manchmal essen wir mehr als gewöhnlich. Dadurch spart der Körper Energie, und die Krankheitserreger werden weniger an die Mitmenschen übertragen.
Es gibt depressive Patienten, die verhalten sich ganz ähnlich. Sie beginnen ihre Freunde nicht mehr zu treffen, schlafen und essen mehr als vorher. Eine unterschwellige Entzündung und der damit einhergehende Serotoninmangel könnten also die Symptome erklären.
Neueste Forschungsansätze prüfen bereits die Wirkung von Medikamenten, die das Immunsystem beeinflussen. Und sie zeigen, dass antiinflammatorische Behandlung den schwer depressiven Patienten hilft. Grund genug, die neue Therapie einzusetzen, ist das aber noch nicht. "Keinesfalls sollten antiinflammatorische Medikamente generell jedem depressiven Patienten verabreicht werden", sagt der Immunbiologe Engler. Zu gross sind bei dauernder Einnahme ihre Nebenwirkungen, die das Ausmass bei klassischen Antidepressiva weit übersteigen. Er versucht in seiner Forschung jene Patienten zu identifizieren, denen diese Behandlung am ehesten nützen könnte.
Einer von mehreren Stressoren
Der Neurologe und Psychiater Johann Steiner erforscht das Immunsystem von psychiatrischen Patienten am Deutschen Zentrum für Psychische Gesundheit in Magdeburg. Auch er ist zurückhaltend, wenn es um Veränderungen der üblichen Behandlung von Depressionen geht. "Es gibt Fachleute, die versuchen, die gesamte Psychiatrie durch die Brille der Immunologie zu erklären", sagt Steiner. Er meint damit unter anderem den Ulmer Psychiater Bechter, der die Theorie der "milden Enzephalitis" schon vorantrieb, als viele seiner Kollegen noch skeptisch waren.
Steiner selber hält sich an das bewährte "Vulnerabilitäts-Stress-Modell", um zu erklären, warum eine psychische Krankheit entsteht: Laut diesem wirken verschiedene Stressoren auf den Menschen ein. Eine Infektion ist also nur einer von mehreren Stressoren, die das Fass zum Überlaufen bringen können. Immerhin: Die Psychiatrie ist um einen Erklärungsansatz für schwere Depressionen reicher. Und das Fachgebiet der Immunopsychiatrie hat in den letzten Jahren – auch aufgrund der Pandemie und der Erfahrung mit den daraus hervorgehenden Langzeitpatienten – mehr Aufmerksamkeit erfahren.
Sollten sich die Hoffnungen der Forscher bestätigen, könnte einem Teil der Patienten mit einer Depression in Zukunft besser geholfen werden. Oder aber sie wären gar keine Fälle für die Psychiatrie mehr, weil die organische Ursache für die Erkrankung behandelbar wird. Ähnliches gab es in der Medizin schon früher. Vor gut 100 Jahren verschwanden viele verwirrte und demente Patienten aus den Kliniken. Denn mit dem neu entdeckten Antibiotikum Penicillin konnten Ärzte plötzlich die Ursache der Erkrankung, die Syphilis, behandeln.
So einfach wird die Lösung im Falle der schweren Depressionen kaum sein. Aber es lohnt sich, weiter daran zu forschen, immerhin leiden weltweit 250 Millionen Menschen an einer Depression. Könnte ein Viertel von ihnen besser behandelt werden, wäre das ein grosser Fortschritt.
Die Blut-Hirn-Schranke ist die Barriere zwischen dem Blutkreislauf und dem Zentralnervensystem. Sie wird aus der Wand der Blutgefässe gebildet.